「被告知甲狀腺癌不用急」弄清楚再去做治療
甲狀腺癌
甲狀腺癌是一種起源於甲狀腺細胞的癌症,甲狀腺是位於頸部前部、喉結下方的蝴蝶狀小腺體。甲狀腺通過產生甲狀腺素(T4)和三碘甲狀腺原氨酸(T3)等激素,在調節體內的各種代謝過程中起著至關重要的作用。
甲狀腺癌可以以不同的形式表現出來,最常見的類型包括:
- 甲狀腺狀癌:這是最普遍的形式,約佔甲狀腺癌病例的80%。它通常具有良好的預後,並且往往生長緩慢。
- 濾泡性甲狀腺癌:這種類型約佔甲狀腺癌的10-15%。它也往往具有良好的預後,尤其是在早期發現時。
- 甲狀腺髓樣癌:這種類型起源於甲狀腺的C細胞,約佔病例的4-5%。它可能與多發性內分泌腫瘤(MEN)綜合征等遺傳病有關。
- 間變性甲狀腺癌:這是一種罕見但具有侵襲性的甲狀腺癌,與其他類型相比,往往生長迅速,預後較差。
- 甲狀腺淋巴瘤:影響甲狀腺的淋巴瘤很少見,它們起源於甲狀腺內的免疫系統細胞。
甲狀腺癌通常是在影像學檢查中偶然發現的,或者在體格檢查中通過識別甲狀腺結節而偶然發現的。常見癥狀可能包括頸部腫塊或腫脹、吞咽困難、聲音變化和持續聲音嘶啞。然而,甲狀腺癌在早期階段通常無癥狀。
甲狀腺癌篩檢|體檢需要做甲狀腺超音波嗎
甲狀腺癌的篩查涉及使用測試或檢查來檢測沒有任何癥狀的個體是否存在疾病。與其他類型的癌症不同,甲狀腺癌的常規篩查並不普遍推薦用於普通人群。這是因為甲狀腺結節很常見,通常是非癌性的,可以通過超音波影像學檢查在很大一部分人群中檢測到,即使在沒有癥狀的個體中也是如此。
但是,某些高危人群可以考慮進行甲狀腺癌篩查。這些高危人群可能包括:
- 甲狀腺癌家族史:一級親屬(父母、兄弟姐妹或子女)患有甲狀腺癌的人可能風險更高,可以考慮進行篩查。
- 兒童時期頭部和頸部輻射暴露史:兒童時期對霍奇金淋巴瘤、扁桃體炎或痤瘡等疾病進行放射治療可能會增加患甲狀腺癌的風險,有此類病史的個體可以考慮進行篩查。
- 某些遺傳綜合征:某些遺傳性疾病,如多發性內分泌腺瘤病(MEN)綜合征或家族性腺瘤性息肉病(FAP),可能會增加患甲狀腺癌的風險。
不建議在普通人群中進行甲狀腺癌的常規篩查,這可能會導致不必要的檢查和治療。對自己的風險因素或癥狀有疑慮的個人應與他們的醫療保健提供者討論,他們可以根據個人情況評估是否需要進一步評估或篩查。
一個故事|韓國普遍篩查甲狀腺癌
韓國一直非常重視甲狀腺癌篩查,該國以世界上甲狀腺癌檢出率最高的國家之一而聞名。
韓國甲狀腺癌的高患病率部分歸因於廣泛的篩查計劃和意識的提高,從而識別出可能沒有臨床意義的小甲狀腺結節。韓國號稱是甲狀腺癌存活率最高的國家。
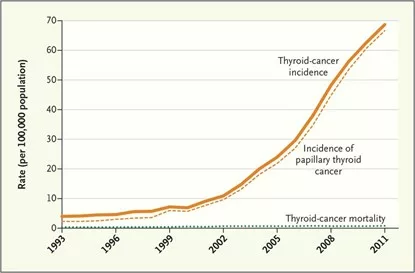
以下是與韓國篩檢相關的一些關鍵點:
- 高發病率:與其他國家相比,韓國報告的甲狀腺癌發病率很高。在韓國發現的甲狀腺癌大多是甲狀腺狀癌,一般預後良好。
- 過度診斷和過度治療問題:敏感成像技術(尤其是超聲)的廣泛使用導致了許多甲狀腺小結節的識別。雖然其中一些結節可能是癌性的,但許多是良性的,並且人們擔心對惰性(生長緩慢)腫瘤的過度診斷和過度治療。
- 對醫療保健系統的影響:甲狀腺癌的高發病率給醫療保健系統帶來了醫療資源方面的壓力,因為越來越多的人接受診斷程序和治療。這包括手術(甲狀腺切除術)和放射性碘治療。
甲狀腺癌的過度診斷和過度治療
當檢測到在患者一生中不會引起癥狀或死亡的癌症時,就會發生過度診斷。
當患者接受不必要且不會造成傷害的癌症治療時,就會發生過度治療。
1998年至2012年在瑞士進行的一項研究發現,甲狀腺癌的發病率急劇增加,但甲狀腺癌的死亡率略有下降。該研究還發現,兩性年齡標準化的年度甲狀腺切除率增加了三到四倍,這表明檢測到的甲狀腺癌中有很大一部分被過度診斷和過度治療。常規篩檢多發現了很多其實對人體不會有影響的腫瘤。
(延伸閱讀:癌症的過度診斷與過度治療)
小於2釐米的甲狀腺狀癌的治療建議是什麼
小於 2 釐米的甲狀腺狀癌(PTC)的治療,也稱為微癌,通常取決於各種因素,包括腫瘤的特徵、患者的整體健康情況和個人偏好。需要注意的是,治療決策應根據具體情況做出,患者應與醫療團隊討論他們的具體情況。以下是治療小於 2 cm 的甲狀腺狀癌的一些一般注意事項:
- 觀察(主動監測):對於某些低風險的甲狀腺狀微小癌病例,尤其是老年人或有嚴重合併症的個體,可考慮主動監測。這包括通過定期影像學檢查(超聲)密切監測腫瘤,而無需立即進行手術干預。如果沒有明顯的生長或變化,手術可能會推遲。
- 甲狀腺切除術(手術):甲狀腺狀癌最常見的治療方法是甲狀腺全切除術或接近全甲狀腺切除術,即使在微癌病例中也是如此。這涉及切除整個甲狀腺或大部分甲狀腺。通常建議進行甲狀腺切除術,以降低復發風險並促進甲狀腺激素水平的監測。在某些情況下,可以考慮進行肺葉切除術(部分切除甲狀腺),特別是對於較小的腫瘤。
- 淋巴結清掃術:在有淋巴結受累證據的情況下,外科醫生可能會進行選擇性頸部清掃術以切除受影響的淋巴結。
- 放射性碘治療:手術后,可能會建議一些患者進行放射性碘(RAI)治療。RAI有助於破壞任何剩餘的甲狀腺組織和甲狀腺癌細胞。然而,使用 RAI 的決定取決於特定因素,例如腫瘤特徵、年齡和手術範圍。
- 甲狀腺激素替代療法:手術后,患者通常需要終生甲狀腺激素替代療法(左旋甲狀腺素)以維持正常的甲狀腺激素水準。
甲狀腺狀微癌(PTMC)是一種小於或等於 1 釐米的癌。主要通過影像學上的偶然發現以及臨床相關性問題進行診斷的流行,使管理層的辯論變得活躍起來。正如 2009 年和 2015 年美國甲狀腺協會(ATA)指南所反映的那樣,治療範式已從甲狀腺全切除術與甲狀腺葉切除術轉變為甲狀腺葉切除術與觀察主動監測。
治療指引中有觀察這個選項時一定要與醫師做一個深入的溝通,通常是這個癌症有明顯可能過度診斷或治療時才會出現這個選項。
